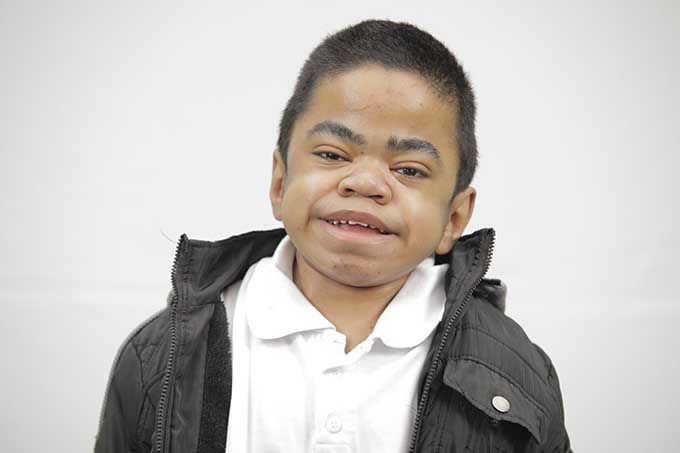
As mucopolissacaridoses são doenças genéticas raras que provocam problemas nos ossos, articulações, coração, olhos, ouvidos e sistema nervoso central.
Segundo o Ministério da Saúde, cerca de 13 milhões de pessoas sofrem com o problema. No mundo, um em cada 22.500 bebês nascidos vivos possuem algum tipo de mucopolissacaridose.
O assunto é tão importante que 15 de maio foi definido como o Dia Internacional de Conscientização das Mucopolissacaridoses, para fomentar discussões e ampliar o conhecimento das pessoas sobre este conjunto de doenças raras.
A aprovação de um novo medicamento para o uso no Brasil dá esperança às pessoas com mucopolissacaridoses (MPS) e seus familiares. Está em processo de avaliação na Agência Nacional de Vigilância Sanitária (Anvisa) o pabinafuspe alfa.
Causas das mucopolissacaridoses
As mucopolissacaridoses ocorrem por conta de erros no metabolismo, em que a pessoa nasce com uma informação genética incorreta, levando à falha de produção de uma enzima importante para certas reações químicas no organismo.
Diante da falha na produção de enzimas, substâncias chamadas mucopolissacarídeos (ou glicosaminoglicanos) se acumulam em vários órgãos e sistemas do organismo, levando a problemas nos ossos, articulações, coração, olhos, ouvidos e sistema nervoso central e outros. Também influenciam diretamente nas emoções e na integração social dos pacientes.
As mucopolissacaridoses são doenças de depósito lisossômico. Dentro de parte das células chamadas lisossomos existem mais de 300 enzimas para fazer a digestão de cada substância. Quando uma enzima não funciona direito ocorre um acúmulo lisossomal, pois, como a substância não é digerida, será acumulada dentro do lisossomo, deixando a célula grande, aumentando o tamanho de órgãos (fígado, baço) e tecidos (pele) que tenham muitos lisossomos.
Diagnóstico precoce e teste do pezinho
O diagnóstico da doença logo nos primeiros meses de vida é fundamental. Os especialistas argumentam que a realização do teste do pezinho ampliado que detecte também as MPS é extremamente importante. Este teste já é obrigatório por lei desde 2021, mas o Brasil ainda enfrenta dificuldades para efetivar a implementação deste teste.
Sintomas das Mucopolissacaridoses
Os sintomas das MPS começam já nos primeiros meses de vida, mas são difíceis de perceber sem os exames adequados. A criança com MPS pode ter dificuldades de atenção, fala, coordenação motora, visão, audição, mas muitas vezes estes problemas são confundidos com outras patologias.
Assim, o paciente com MPS pode demorar muitos anos para ter o diagnóstico correto, sendo submetido a uma peregrinação de médico em médico e a uma série de tratamentos inadequados e desnecessários até ter a confirmação da doença, através de testes bioquímicos e genéticos.
Pabinafuspe alfa contra mucopolissacaridoses
Até pouco tempo atrás, o tratamento disponível para a MPS tipo II, também conhecida como Síndrome de Hunter, conseguia apenar repor a enzima faltante no corpo, mas sem tratar os efeitos neurológicos da doença. Isso porque existe uma barreira no sistema nervoso que impede substâncias ou microrganismos de entrarem no cérebro através do sangue, chamada de barreira hematoencefálica ou barreira sangue-cérebro.
No entanto, o pabinafuspe alfa tem a capacidade de atravessar esta barreira para levar a enzima deficiente também ao sistema nervoso central, tratando não só os efeitos físicos mas também os efeitos neurológicos da MPS II.
O professor titular do Departamento de Genética da UFRGS Roberto Giugliani, que lidera a pesquisa clínica do pabinafuspe alfa no Brasil, explica que, neurologicamente, o estudo sugere que o tratamento com pabinafuspe alfa pode ser benéfico para manter o desenvolvimento neurocognitivo em pacientes com MPS II em sua forma grave, e também pode promover a estabilização do desenvolvimento neurocognitivo em pacientes com a forma atenuada da doença. Na prática, isso significa muito mais qualidade de vida para o paciente e sua rede de apoio.
Segundo ele, os pacientes e seus cuidadores relataram evolução positiva considerável nas atividades após administração da nova substância, com melhora na caminhada, na habilidade de agarrar objetos, na interação social e na qualidade do sono.
Os pais dos pacientes indicaram que houve uma melhora nas emoções de seus filhos após o tratamento, com sorrisos, contato visual e abraços.
Ele acrescenta que o pabinafuspe alfa está disponível para uso no Japão desde 2021. “Nós vivemos um impasse, porque os pacientes com doenças raras muitas vezes não conseguem esperar todo o tempo que leva o desenvolvimento e a aprovação de um novo medicamento, que pode ser de até 10 anos. Muitas vezes este paciente pode vir a morrer antes que uma nova substância com o poder de mudar o curso de sua doença seja aprovada pelos órgãos regulatórios. No caso do pabinafuspe alfa, o medicamento já está aprovado para uso desde 2021 no Japão, e os estudos realizados também no Brasil foram muito positivos”, afirma o professor Roberto Giugliani.
Como trata-se de uma doença ultrarrara, o número de pacientes é muito reduzido, o que dificulta a realização de pesquisas com um grande número de indivíduos, algo usualmente requerido para a aprovação de um novo medicamento.
LEIA TAMBÉM:
Pessoas com Síndrome de Down podem, querem e fazem acontecer









Deixe um comentário